2017 දී, ලෝක සෞඛ්ය සංවිධානය උපාය මාර්ගය යෝජනා කළේ"කලින් හඳුනා ගැනීම, මුල් රෝග විනිශ්චය සහ මුල් ප්රතිකාර", එය මහජනතාවට රෝග ලක්ෂණ කෙරෙහි කල්තියා අවධානය යොමු කරන ලෙස මතක් කිරීමට අදහස් කෙරේ. වසර ගණනාවක සායනික සැබෑ මුදල් වලින් පසු,මෙම උපාය මාර්ග තුන පිළිකා වැළැක්වීම සඳහා වඩාත් ඵලදායී ක්රමය බවට පත්ව ඇත.
ලෝක සෞඛ්ය සංවිධානය විසින් නිකුත් කරන ලද "ගෝලීය පිළිකා වාර්තාව 2020" ට අනුව, 2040 දී ලොව පුරා නව පිළිකා සංඛ්යාව මිලියන 30.2 දක්වා ඉහළ යනු ඇති බවත් මරණ සංඛ්යාව මිලියන 16.3 දක්වා ළඟා වනු ඇති බවත් පුරෝකථනය කර ඇත.
2020 දී ලොව පුරා නව පිළිකා රෝගීන් මිලියන 19 ක් ඇති වනු ඇත.ඒ වන විට, ලෝකයේ වැඩිම පිළිකා සංඛ්යාවක් ඇති ප්රධාන පිළිකා තුන වූයේ: පියයුරු පිළිකා (මිලියන 22.61), පෙනහළු පිළිකා (මිලියන 2.206), මහා අන්ත්රය (මිලියන 19.31) සහ ආමාශයික පිළිකා පස්වන ස්ථානයේ පසුවූ අතර එය මිලියන 10.89 කි.නව පිළිකා සංඛ්යාවෙන්, මහා අන්ත්ර පිළිකා සහ ආමාශයික පිළිකා සියලුම නව පිළිකා වලින් 15.8% ක් විය.

අපි කවුරුත් දන්නා පරිදි, මන්හුවා පත්රිකාව යනු මුඛයේ සිට දේදුනු දොරටුව දක්වා වන අතර එයට esophagus, ආමාශය, කුඩා අන්ත්රය, මහා අන්ත්රය (cecum, appendix, මහා අන්ත්රය, ගුද මාර්ගය සහ ගුද මාර්ගය), අක්මාව, අග්න්යාශය යනාදිය සහ ලොව පුරා නව පිළිකා වල කොලරෙක්ටම් ඇතුළත් වේ. පිළිකා සහ ආමාශයික පිළිකා යන දෙකම ආහාර ජීර්ණ පත්රිකාවට අයත් වේ, එබැවින් ආහාර ජීර්ණ පත්රිකාවට අදාළ පිළිකා කෙරෙහි ද අවධානය යොමු කළ යුතු අතර "මුල් තුනේ" උපාය මාර්ගය ක්රියාත්මක කළ යුතුය.
2020 දී, මගේ රටේ නව පිළිකා රෝගීන් සංඛ්යාව මිලියන 4.5 දක්වා ළඟා වූ අතර, පිළිකා මරණ සංඛ්යාව මිලියන 3 කි.සෑම දිනකම සාමාන්යයෙන් පුද්ගලයින් 15,000 ක් පිළිකා රෝගයෙන් පෙළෙන බව හඳුනා ගන්නා අතර, සෑම මිනිත්තුවකම පුද්ගලයින් 10.4 ක් පිළිකා රෝගයෙන් පෙළෙන බව හඳුනා ගනී. පස්වන ස්ථානය පෙනහළු පිළිකාවයි.(සියලුම නව පිළිකා වලින් 17.9% ක් සඳහා හේතු වේ),මහා අන්ත්ර පිළිකා (12.2%), ආමාශ පිළිකා (10.5%),පියයුරු පිළිකා (9.1%) සහ අක්මා පිළිකා (9%). ඉහළම පිළිකා පහ අතර පමණක්,සියලුම නව පිළිකා වලින් 31.7% ක් ආමාශ ආන්ත්රික පිළිකා වේ.ආහාර ජීර්ණ පත්රිකාවේ පිළිකා හඳුනා ගැනීම සහ වැළැක්වීම කෙරෙහි අප වැඩි අවධානයක් යොමු කළ යුතු බව පෙනේ.
ආහාර ජීර්ණ පත්රිකාවේ වේදනාව වැළැක්වීමේ සහ පරීක්ෂණ සැලැස්ම ඇතුළත් 2020 සංස්කරණය (ජනතාවගේ චැං බෙයිහුයි ගෙඩියේ විශේෂ විමර්ශන සහ වැළැක්වීමේ නිර්දේශය) පහත දැක්වේ:
මහා අන්ත්ර පිළිකාව
1. අවුරුදු 1.45 ට වැඩි රෝග ලක්ෂණ නොමැති පුද්ගලයින්;
2. සති දෙකක් සඳහා ගුද මාර්ගයේ රෝග ලක්ෂණ ඇති වයස අවුරුදු 240 ට වැඩි පුද්ගලයින්:
3. දිගු කලක් තිස්සේ ulcerative colitis ඇති රෝගීන්;
මහා අන්ත්ර පිළිකා සැත්කමෙන් පසු පුද්ගලයින් 4.4 ක්;
5. මහා අන්ත්ර ඇඩෙනෝමා ප්රතිකාරයෙන් පසු ජනගහනය;
6. මහා අන්ත්ර පිළිකා පිළිබඳ පවුල් ඉතිහාසයක් ඇති ආසන්නතම ඥාතීන්
7. පාරම්පරික මහා අන්ත්ර පිළිකා ඇති බවට හඳුනාගත් රෝගීන්ගේ ආසන්නතම ඥාතීන් වන අවුරුදු 20 ට වැඩි අය
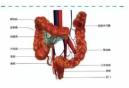
1. "සාමාන්ය ජනගහනය" පරීක්ෂාව 1-5 හමුවෙයි:
(1) කොලරෙක්ටල් පිළිකා පරීක්ෂාව වයස අවුරුදු 45 දී ආරම්භ වේ, පිරිමි හෝ ගැහැණු භේදයකින් තොරව, මල ගුප්ත රුධිරය (FOBT) වසරකට වරක් අනාවරණය වේ.
වයස අවුරුදු 75 වන තෙක් සෑම අවුරුදු 10 කට වරක් කොලොනොස්කොපි පරීක්ෂාව;
(2) වයස අවුරුදු 76-85 අතර, හොඳ සෞඛ්ය තත්වයෙන් පසුවන අයට සහ අවුරුදු 10 ට වැඩි ආයු අපේක්ෂාවක් ඇති අයට සැරසිලි දිගටම පවත්වා ගත හැකිය.
2 "මහා බඩවැල් පිළිකා පිළිබඳ පවුලේ ඉතිහාසයක් ඇති ආසන්නතම පවුලේ සාමාජිකයන්ගේ සායනික පරීක්ෂණයට" අනුකූලව:
(1) නිශ්චිත ඉහළ ශ්රේණියේ ඇඩෙනෝමා හෝ වේදනාවක් ඇති පළමු උපාධි ඥාතියෙකු (ආරම්භක වයස අවුරුදු 60 ට අඩු), 2
වයස අවුරුදු 40 සිට (හෝ පවුලේ ලාබාලතම සාමාජිකයාගේ වයසට වඩා අවුරුදු 10 කින් අඩු සිට) නිශ්චිත ඉහළ ශ්රේණියේ ඇඩෙනෝමා හෝ පිළිකා (ඕනෑම වයසක ආරම්භය) ඇති පළමු උපාධි ඥාතීන් සහ ඊට වැඩි, වසරකට වරක් FOBT පරීක්ෂණය, සෑම වසර 5 කට වරක් කොලොනොස්කොපි පරීක්ෂාව;
(2) පළමු උපාධි ඥාතීන්ගේ පවුල් ඉතිහාසයක් ඇති අධි අවදානම් විෂයන් (1 දෙනෙකු පමණක් වන අතර, ආරම්භක වයස අවුරුදු 60 ට වැඩි):
වයස අවුරුදු 40 දී පරීක්ෂා කිරීම ආරම්භ කරන්න, සෑම වසරකම FOBT පරීක්ෂණයක් සහ සෑම වසර දහයකට වරක් කොලොනොස්කොපි පරීක්ෂණයක් සිදු කරන්න. 3 "පාරම්පරික මහා බඩවැලේ පිළිකා" සඳහා පවුලේ සාමාජිකයන් පරීක්ෂා කිරීම රැස්වීම 7;
FAP සහ HNPCC රෝගීන්ගේ පවුලේ සාමාජිකයින් සඳහා, පවුල තුළ පළමු අවස්ථාවේ ජාන විකෘතිය පැහැදිලි වූ විට ජාන විකෘති පරීක්ෂණය නිර්දේශ කරනු ලැබේ.
(1) වයස අවුරුදු 20 න් පසු ධනාත්මක ජාන විකෘති පරීක්ෂණයක් ඇති අය සඳහා, සෑම වසර 1-2 කට වරක් කොලොනොස්කොපි පරීක්ෂණයක් සිදු කළ යුතුය; (2) සෘණ ජාන විකෘති පරීක්ෂණයක් ඇති අය සඳහා, සාමාන්ය ජනගහනය පරීක්ෂා කළ යුතුය. පරීක්ෂා කිරීම සඳහා නිර්දේශිත ක්රම 4:
(1) FOBT පරීක්ෂණය + අන්තර්-පරිමා විමර්ශනය හැන් විමර්ශනයේ ප්රධාන ක්රමය වන අතර, සාක්ෂි ප්රමාණවත් වේ:
(2) රුධිරයේ බහු-ඉලක්ක ජාන හඳුනාගැනීම ගණනය කිරීමේ නිරවද්යතාවය වැඩි දියුණු කිරීමට උපකාරී විය හැකි අතර, මිල සාපේක්ෂව මිල අධිකය; (3) තත්වයන් ඉඩ දෙන්නේ නම්, මළපහ සහ රුධිර ක්රම ඒකාබද්ධ කිරීමෙන් පරීක්ෂාව සිදු කළ හැකිය.
1. ව්යායාම මගින් පිළිකා ඇතිවීම ඵලදායී ලෙස අඩු කළ හැකිය, ක්රීඩා නායකත්වයට අනුගත විය හැකිය, සහ තරබාරුකම වළක්වා ගැනීම සඳහා පිහිනීම;
2. මොළයට හිතකර ආහාර, අමු කෙඳි සහ නැවුම් පලතුරු වැඩිපුර ආහාරයට ගැනීම සහ අධික මේද හා අධික ප්රෝටීන් ආහාර ගැනීමෙන් වළකින්න;
3 ශරීර නොවන ප්රති-ගිනි අවුලුවන සහ පිළිකා නාශක ඖෂධ බඩවැල් පිළිකා වැළැක්වීම සඳහා ඵලදායී විය හැකිය. වැඩිහිටියන්ට අඩු මාත්රාවකින් යුත් ඇස්ප්රින් උත්සාහ කළ හැකි අතර එමඟින් හෘද වාහිනී සහ මස්තිෂ්ක වාහිනී රෝග සහ බඩවැල් පිළිකා අවදානම අඩු කළ හැකිය. නිශ්චිත භාවිතය සඳහා වෛද්යවරයෙකුගෙන් විමසන්න.
5. දිගුකාලීන විෂ වීම සහ Qinghua Dao වෙත ගිනි අවුලුවන උත්තේජනය වළක්වා ගැනීම සඳහා දුම්පානය අඩු කරන්න.
ආමාශ පිළිකා
පහත සඳහන් තත්වයන්ගෙන් එකක් ඇති ඕනෑම අයෙකු අධි අවදානම් සහිත වස්තුවකි;
1. වයස අවුරුදු 60 ට වැඩි;
2 මධ්යස්ථ සහ දරුණු ඇට්රොෆික් ගැස්ට්රයිටිස්;
3. නිදන්ගත ආමාශයික තුවාලයක්;
4. ආමාශයේ පොලිප්ස්;
5. ආමාශයික ශ්ලේෂ්මලයේ යෝධ ගුණයක ලකුණ;
6. නිරපේක්ෂ රෝග සඳහා ශල්යකර්මයෙන් පසු අවශේෂ ආමාශය;
7. ආමාශයික පිළිකා සැත්කමෙන් පසු ඉතිරි ආමාශය (ශල්යකර්මයෙන් මාස 6-12 කට පසු);
8. හෙලිකොබැක්ටර් පයිලෝරි ආසාදනය;
9. ආමාශයික හෝ esophageal පිළිකා පිළිබඳ පැහැදිලි පවුල් ඉතිහාසයක්;
10. හානිකර රක්තහීනතාවය:
11. පවුල් ඇඩිනොමැටස් පොලිපොසිස් (FAP), පාරම්පරික පොලිපොසිස් නොවන මහා බඩවැලේ පිළිකා (HNPCC) පවුල් ඉතිහාසය.

වයස අවුරුදු 40 ට වැඩි, උදර වේදනාව, උදරයේ ඉදිමීම, අම්ල පිත්ත ගැලීම, අජීර්ණ සහ එපිගාස්ට්රික් අපහසුතාවයේ අනෙකුත් රෝග ලක්ෂණ සහ නිදන්ගත ගැස්ට්රයිටිස්, ආමාශයික ශ්ලේෂ්මල බඩවැල් මෙටප්ලාසියාව, ආමාශයික පොලිප්ස්, අවශේෂ ආමාශය, යෝධ ආමාශයික නැමීමේ ලකුණ, නිදන්ගත ආමාශයික තුවාලයක් සහ ආමාශයික එපිටිලියල් ඇටිපියා හයිපර්ප්ලාසියාව සහ පිළිකා පිළිබඳ පවුල් ඉතිහාසයක් ඇති අනෙකුත් තුවාල සහ වස්තූන් වෛද්ය නිර්දේශයන්ට අනුව නිතිපතා ගැස්ට්රොස්කොපි පරීක්ෂාවට භාජනය විය යුතුය.
1. අධික ලෙස ආහාර ගැනීම නොව, සෞඛ්ය සම්පන්න ආහාර පුරුදු සහ ආහාර ව්යුහය ස්ථාපිත කිරීම;
2. හෙලිකොබැක්ටර් පයිලෝරි ආසාදනය තුරන් කිරීම;
3. සීතල, කුළුබඩු සහිත, අධික ලෙස රත් වූ සහ තද ආහාර මෙන්ම දුම් දමන ලද සහ අච්චාරු දමන ලද වැනි අධික ලුණු සහිත ආහාර පරිභෝජනය අඩු කරන්න.
4. දුම්පානය නතර කරන්න;
5. සැර මධ්යසාර අඩුවෙන් පානය කරන්න හෝ නොගන්න;
6. ලිහිල් කර සාධාරණ ලෙස ලිහිල් කරන්න

esophageal පිළිකාව
වයස අවුරුදු 40 ට වැඩි සහ පහත සඳහන් අවදානම් සාධක වලින් ඕනෑම එකක් සපුරාලීම:
1. මගේ රටේ esophageal පිළිකා බහුලව දක්නට ලැබෙන ප්රදේශයෙන් (මගේ රටේ esophageal පිළිකා බහුලව දක්නට ලැබෙන ප්රදේශය පිහිටා ඇත්තේ තායිහාං කන්දට දකුණින් පිහිටි හෙබෙයි, හෙනාන් සහ ෂැන්සි පළාත්වල, විශේෂයෙන් සික්සියන් ප්රාන්තයේ, ක්වින්ලින්, ඩේබි කන්ද, උතුරු සිචුවාන්, ෆුජියන්, ගුවැන්ඩොං, උතුරු ජියැන්ග්සු, ෂින්ජියැං, ආදියෙහි ය. ඉඩම් සහ කාබනික යුගල ඉහළ සිදුවීම් ප්රදේශවල සංකේන්ද්රණය වී ඇත);
2. ඔක්කාරය, වමනය, උදර වේදනාව, අම්ල පිත්ත පිටවීම, ආහාර ගැනීමේ අපහසුතාව සහ අනෙකුත් රෝග ලක්ෂණ වැනි ඉහළ ආමාශ ආන්ත්රික රෝග ලක්ෂණ;
3. esophageal වේදනාවේ පවුල් ඉතිහාසය:
4. esophageal පූර්ව පිළිකා රෝගයෙන් හෝ පූර්ව පිළිකා තුවාල වලින් පෙළීම:
5. දුම්පානය, අධික මත්පැන් පානය, අධික බර, උණුසුම් ආහාර වලට ඇලුම් කිරීම, හිසේ සහ බෙල්ලේ හෝ ශ්වසන පත්රිකාවේ ස්කොමස් සෛල පිළිකා වැනි esophageal පිළිකා සඳහා ඉහළ අවදානම් සාධක තිබීම;
6. පෙරිසෝෆාගල් ප්රතීක රෝගයෙන් (CERD) පීඩා විඳීම;
7. මානව පැපිලෝමා වයිරසය (HPV) ආසාදනය.
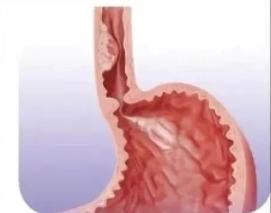
esophageal පිළිකා ඇතිවීමේ වැඩි අවදානමක් ඇති පුද්ගලයින්:
1. සාමාන්ය එන්ඩොස්කොපි පරීක්ෂාව, සෑම වසර දෙකකට වරක්;
2 මෘදු ඩිස්ප්ලේෂියා රෝගයේ ව්යාධිජනක සොයාගැනීම් සහිත එන්ඩොස්කොපි පරීක්ෂාව, වසරකට වරක් එන්ඩොස්කොපි පරීක්ෂාව;
3 මධ්යස්ථ ඩිස්ප්ලේෂියා රෝගයේ ව්යාධි විද්යාත්මක සොයාගැනීම් සහිත එන්ඩොස්කොපි පරීක්ෂාව, සෑම මාස හයකට වරක් එන්ඩොස්කොපි පරීක්ෂාව
1. දුම් පානය නොකරන්න හෝ දුම්පානය නතර නොකරන්න;
2. මධ්යසාර කුඩා ප්රමාණයක් හෝ මධ්යසාර නොමැති වීම;
3. සාධාරණ ආහාර වේලක් ගන්න, නැවුම් පලතුරු සහ එළවළු වැඩිපුර අනුභව කරන්න.
4. ව්යායාම වැඩි දියුණු කර සෞඛ්ය සම්පන්න බරක් පවත්වා ගන්න;
5. උණුසුම් ආහාර අනුභව නොකරන්න හෝ උණු වතුර පානය නොකරන්න.
අක්මා පිළිකා
පහත සඳහන් ඕනෑම කණ්ඩායමක වයස අවුරුදු 35 ට වැඩි පිරිමින් සහ වයස අවුරුදු 45 ට වැඩි කාන්තාවන්:
1. නිදන්ගත හෙපටයිටිස් බී වෛරස් (HBV) ආසාදනය හෝ නිදන්ගත හෙපටයිටිස් C වෛරස් (HCV) ආසාදනය;
2. අක්මා පිළිකා පිළිබඳ පවුල් ඉතිහාසයක් ඇති අය;
3. ස්කිස්ටෝසෝමියාසිස්, මධ්යසාර, ප්රාථමික පිත්තාශයේ සිරෝසිස් ආදිය නිසා ඇතිවන අක්මා සිරෝසිස් රෝගීන්;
4. ඖෂධ මගින් ඇතිවන අක්මා හානි ඇති රෝගීන්;
5. උරුම වූ පරිවෘත්තීය රෝග ඇති රෝගීන්, ඇතුළුව: හිමොක්රොමැටෝසිස් a-1 ප්රතිට්රිප්සින් ඌනතාවය, ග්ලයිකෝජන් ගබඩා කිරීමේ රෝගය, ප්රමාද වූ සමේ පෝර්ෆිරියා, ටයිරොසිනෙමියාව, ආදිය;
6. ස්වයං ප්රතිශක්තිකරණ හෙපටයිටිස් රෝගීන්;
7. මධ්යසාර නොවන මේද අක්මා රෝග (NAFLD) රෝගීන්
1. අක්මා පිළිකා ඇතිවීමේ වැඩි අවදානමක් ඇති වයස අවුරුදු 35 ට වැඩි පිරිමින් සහ වයස අවුරුදු 45 ට වැඩි කාන්තාවන් පරීක්ෂා කළ යුතුය;
2. සෙරුම් ඇල්ෆා-ෆෙටොප්රෝටීන් (AFP) සහ අක්මා B-අල්ට්රා සවුන්ඩ් ඒකාබද්ධව යෙදීම, සෑම මාස 6 කට වරක් පරීක්ෂා කිරීම.
1. හෙපටයිටිස් බී එන්නත;
2. නිදන්ගත හෙපටයිටිස් ඇති රෝගීන්ට හැකි ඉක්මනින් හෙපටයිටිස් වෛරසයේ ප්රතිවර්තනය පාලනය කිරීම සඳහා ප්රතිවෛරස් ප්රතිකාර ලබා ගත යුතුය.
3. මත්පැන් පානයෙන් වැළකී සිටීම හෝ අඩු කිරීම;
4. සැහැල්ලු ආහාර වේලක් ගන්න සහ තෙල් සහිත ආහාර ගැනීම අඩු කරන්න.
5. පුස් ආහාර ගැනීමෙන් වළකින්න.

අග්න්යාශ පිළිකාව
පහත සඳහන් සාධක වලින් එකක් හෝ ඇති වයස අවුරුදු 40 ට වැඩි පුද්ගලයින්, විශේෂයෙන් වයස අවුරුදු 50 ට වැඩි පුද්ගලයින් (හයවන අයිතමය අග්න්යාශ පිළිකා අවදානම වැඩි නොකරයි, නමුත් සාමාන්යයෙන් පරීක්ෂාව සිදු නොකෙරේ):
1. අග්න්යාශ පිළිකා සහ දියවැඩියාව පිළිබඳ පවුලේ ඉතිහාසය;
2. දිගු කාලීනව දුම්පානය, මත්පැන් පානය, අධික මේද සහ අධික ප්රෝටීන් ආහාර වේලක් අනුගමනය කිරීමේ ඉතිහාසයක් තිබේ;
3. මැද සහ ඉහළ උදරයේ පිරී ඉතිරී යාම, අපහසුතාව, පැහැදිලි හේතුවක් නොමැතිව උදර වේදනාව සහ ආහාර රුචිය නැතිවීම, තෙහෙට්ටුව, පාචනය, බර අඩු වීම, පහළ පිටුපස වේදනාව වැනි රෝග ලක්ෂණ;
4. නිදන්ගත අග්න්යාශයේ නැවත නැවත කථාංග, විශේෂයෙන් අග්න්යාශ නාල ගල් සහිත නිදන්ගත අග්න්යාශය, ප්රධාන අග්න්යාශ නාල වර්ගයේ ශ්ලේෂ්මල පැපිලෝමා, ශ්ලේෂ්මල සිස්ටික් ඇඩෙනෝමා සහ සෙරුමය CA19-9 ඉහළ යාමත් සමඟ ඝන ව්යාජ පැපිලරි ගෙඩියක්;
5. පවුලේ ඉතිහාසයක් නොමැතිව දියවැඩියාව මෑතකදී හදිසියේම ඇතිවීම;
6. හෙලිකොබැක්ටර් පයිලෝරි (HP) ධනාත්මක වීම, මුඛ පරියෝඩොන්ටිටිස් ඉතිහාසය, PJ සින්ඩ්රෝමය, ආදිය.
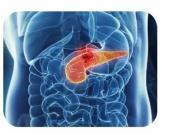
1. ඉහත සඳහන් විෂයයන් CA19-9, CA125 CEA වැනි පිළිකා සලකුණු වල රුධිර පරීක්ෂණවල ප්රතිඵල සමඟ උදරයේ CT සහ MRI සමඟ ඒකාබද්ධව පරීක්ෂා කරනු ලබන අතර, B-අල්ට්රා සවුන්ඩ් මගින් ද අනුරූප උපකාර ලබා දිය හැකිය;
2. ඉහත සඳහන් ජනගහනය සඳහා, විශේෂයෙන් පවුල් ඉතිහාසයක් ඇති සහ පවතින අග්න්යාශ තුවාල ඇති අය සඳහා වසරකට වරක් CT හෝ MR පරීක්ෂණය.
1. දුම්පානය සහ මත්පැන් පාලනය නතර කරන්න;
2. සැහැල්ලු, පහසුවෙන් ජීර්ණය කළ හැකි, අඩු මේද ආහාර වේලක් ප්රවර්ධනය කරන්න;
3. වැඩිපුර කුකුළු මස්, මාළු සහ ඉස්සන් අනුභව කරන්න, සහ කොළ පැහැති ගෝවා, ගෝවා, රාබු, බ්රොකොලි වැනි "+" මල් එළවළු පරිභෝජනය ප්රවර්ධනය කරන්න.
4. එළිමහන් වායුගෝලීය ක්රියාකාරකම් ප්රවර්ධනය කරන්න
5. අග්න්යාශ නාල වල ගල්, අභ්යන්තර ශ්ලේෂ්මල පැපිලෝමා සහ සිස්ටික් ඇඩිනෝමා හෝ වෙනත් නිරපේක්ෂ අග්න්යාශ තුවාල ඇති අය, නිරපේක්ෂ තුවාල නරක අතට හැරීම වැළැක්වීම සඳහා, නියමිත වේලාවට වෛද්ය ප්රතිකාර ලබා ගත යුතුය.
අපි, ජියැංසි ෂුඕරුයිහුවා වෛද්ය උපකරණ සමාගම, සීමාසහිත, චීනයේ එන්ඩොස්කොපික් පරිභෝජන ද්රව්ය සඳහා විශේෂිත වූ නිෂ්පාදකයෙකි.බයොප්සි ෆෝර්සෙප්ස්, හිමොක්ලිප්, පොලිප් උගුල, ස්ක්ලෙරෝතෙරපි ඉඳිකටුව, ඉසින කැතීටරය, සෛල විද්යා බුරුසු, මාර්ගෝපදේශක වයර්, ගල් ලබා ගැනීමේ කූඩය, නාසික පිත්තාශ ජලාපවහන කැතීටරය ආදිය.EMR, ESD, ERCP වල බහුලව භාවිතා වන ඒවා. අපගේ නිෂ්පාදන CE සහතික කර ඇති අතර අපගේ ශාක ISO සහතික කර ඇත. අපගේ භාණ්ඩ යුරෝපය, උතුරු ඇමරිකාව, මැද පෙරදිග සහ ආසියාවේ කොටසකට අපනයනය කර ඇති අතර, පාරිභෝගිකයාගෙන් පුළුල් පිළිගැනීමක් සහ ප්රශංසාවක් ලබා ගනී!
පළ කිරීමේ කාලය: සැප්-09-2022


